|
33,
rue Raffet |

|
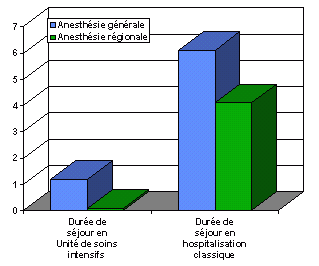
Le coűt des procédures Les études médico-économiques doivent permettre de faire des choix non seulement économiques mais aussi stratégiques. Ainsi, les variables mesurées doivent-elles ętre bien identifiées en fonction du décideur ŕ convaincre. En effet, les critčres de choix peuvent différer entre un gestionnaire d'établissement et un assureur, par exemple en fonction des modalités de tarification. C'est pourquoi les apports économiques d'une procédure de soins peuvent ętre mesurés de différentes maničres selon le point de vue oů l'on se place. Ainsi, un hôpital public français sous budget global sera plus intéressé par le gain de journées d'hospitalisations ou de temps infirmier que peut lui faire gagner un traitement que par un bénéfice calculé en francs. De toute façon, son budget restera identique. De męme, une procédure qui permet de limiter le nombre de consultations de médecine générale pour prendre en charge une pathologie, n'a gučre de signification exprimée en monnaie en Angleterre, oů les praticiens ne sont pas payés ŕ l'acte. En revanche son expression en coűt d'opportunité est beaucoup plus parlante. Le coűt d'opportunité mesure le sacrifice de moyens concédés ŕ une action, comme par exemple, le temps que consacre une infirmičre ŕ un malade donné au détriment d'autres patients. Ce coűt d'opportunité n'a pas de conséquence monétaire directe puisque l'infirmičre sera de toute façon payée. L'exemple suivant illustre l'intéręt que peut avoir, pour les Français, une étude réalisée aux Etats Unis, si l'on prend la précaution d'analyser les variables pertinentes compte tenu de notre systčme de tarification. Une étude prospective réalisée sur 100 patients, publiée dans l'American Journal Of Surgery par M.S. Godin était destinée ŕ comparer les différences en termes de sécurité, d'efficacité, et de coűts hospitaliers entre l'anesthésie générale et l'anesthésie régionale dans l'endartériectomie de la carotide. Le gain économique, ŕ efficacité comparable, généré par l'anesthésie régionale, exprimé en dollars est difficilement interprétable pour les établissements français. En revanche, la diminution des durées moyennes de séjour en réanimation et en structure classique est transposable ŕ d'autres pays. Ce "coűt d'opportunité" évité permet d'évaluer les ressources (lits, temps infirmier) qui pourront ętre affectées ŕ d'autres traitements pour permettre une meilleure prise en charge des patients. A l'heure de la maîtrise comptable des dépenses de santé, le raisonnement en coűts d'opportunité devient indispensable. En effet, dans un systčme d'enveloppe fermée, l'amélioration des soins ne peut se concevoir que par une meilleure répartition des dépenses. En traquant les gaspillages, il sera possible de réaffecter les ressources limitées, aux postes de dépenses prioritaires. Ainsi ce type d'études permettra d'optimiser les procédures cliniques et de conserver voire d'améliorer la qualité des soins en France. La mesure des apports économiques des procédures de soins devient essentielle ŕ l'heure de la maîtrise comptable des dépenses de santé. L'étude prospective de coűt efficacité, publiée par M.S. Godin dans l'American Journal Of Surgery, comparant l'anesthésie générale ŕ l'anesthésie régionale dans l'indication d'endartériectomie de la carotide montre un coűt moyen de 4 547$ pour l'anesthésie générale et de 2 067$ pour l'anesthésie régionale, avec des indicateurs de mortalité et de morbidité identiques. Ce gain de 2 480$ par hospitalisation est peu parlant pour les hôpitaux français. En revanche, le gain est également exprimé en journées d'hospitalisation dans différents services. Cela permet de se faire une idée plus précise du bénéfice qu'apporterait un développement de l'anesthésie régionale en France.
Réagissez à cet article Retrouvez tous les dossiers en Economie de la Santé. 15
février 1997
|
|
||||||||||||
| ss | 1 | ||||||||||||
|
Copyright © Medcost 2003-Tous droits réservés. |
|||||||||||||