|
33,
rue Raffet |

|
Le
PMSI, une nouvelle donnée pour les études pharmaco-économiques
Le médicament quant ŕ lui représente environ 4 % des dépenses hospitaličres. Pourtant le médicament, comme l'introduction de toute innovation ŕ l'hôpital, peut induire des dépenses, ou des économies, bien au-delŕ du seul poste médicamenteux. Les économistes de la santé se sont ainsi souvent attaché ŕ démontrer les conséquences de l'introduction de nouveaux médicaments sur les différents postes budgétaires hospitaliers, et ŕ en évaluer le bénéfice induit.
Les chirurgiens n'opčrent aujourd'hui pratiquement plus d'estomacs pour ulcčre depuis la mise ŕ disposition des antiH2 et des inhibiteurs de la pompe ŕ protons. Ce type d'innovation autorise des économies considérables.
la prise en charge de malades souffrant de bronchopneumopathie chronique, si on se limite aux coűts directs, est composée de consultations chez le généraliste et le spécialiste, d'examens complémentaires, de traitements, d'hospitalisations et de transports médicalisés. Or, le coűt des hospitalisations, en fonction de la gravité de la B.P.C.O. peut atteindre 60% du coűt total de la prise en charge. Ainsi, un traitement qui épargne la moitié des séjours hospitaliers peut faire économiser 30% du coűt de la maladie. Ces chiffres montrent l'importance de valoriser ces séjours de la maničre la plus précise possible.
Le principe de base de ces études est de croiser des événements médico-économiques avec les coűts de ces événements. Pour les mesures de coűts en milieu hospitalier, on a généralement utilisé, jusqu'ŕ une période récente, le prix de journée se rapportant au type d'établissement et au type de discipline considérés, multiplié par la durée de séjour. La disponibilité de la base de données du P.M.S.I. présentée par G.H..M., en fournissant des données de comptabilité analytique, permet de se rapprocher désormais de la notion de coűt réel, contrairement aux tarifs. Cette base de données est constituée d'éléments de coűts par séjour, obtenus auprčs de plus de cent établissements, et établis sur la base d'une comptabilité unique. Chaque année, ces établissement fournissent 2 types de fichiers :
C'est le croisement de ces deux fichiers, effectué par le modčle comptable d'affectation des charges, qui permet le calcul des coűts par séjours, ŕ des niveaux d'agrégation différentiés, allant des coűts partiels relatifs aux actes techniques (par exemple aux coűts complets correspondant ŕ l'affectation des l'ensemble des frais d'établissement). On peut alors extraire de cette base de données les séjours d'un męme G.H.M. et en évaluer la distribution des coűts. Une échelle de coűt par G.H.M. peut ainsi ętre constituée qui, si la finalité premičre est l'allocation budgétaire des établissements, peut également ętre employée utilement pour l'expertise médico-économique. Il est incontestable que la mise ŕ disposition d'une telle base de données constitue un apport non négligeable, l'utilisation d'un référentiel de coűts permettant d'éviter la lourdeur des analyses de type microcosting, qui souffrent en général de ne pas ętre appuyées par des méthodologies de comptabilité analytique cohérentes. De plus, si l'échantillon d'établissements de la base de données du PMSI n'a pas été construit sur une représentativité statistique, un redressement statistique a eu lieu, prenant en compte les GHM, le statut des hôpitaux et leur taille. La base de coűts actuelle concerne 3 années de recueil de données et prčs de 2 millions de séjours. L'échelle de coűts est construite quant ŕ elle sur les 2 derničres années, pour éviter les complications liées ŕ l'évolution des prix. Ces 2 années sont nécessaires au recueil et ŕ la validation des données. Si l'on prend un GHM particulier, auquel est associé dans la base un échantillon de taille suffisante, on dispose non seulement du coűt moyen complet, mais également de la décomposition de ce coűt en 17 composantes (personnel médical, infirmerie, consommables, actes médico-techniques, restauration, blanchisserie…). Ce sont ces derničres qui sont les plus intéressantes en matičre d'études médico-économiques. Elles permettent en effet de distinguer les postes fixes des postes variables. Quant on analyse les effets d'un nouveau protocole de soins ou d'une nouvelle thérapeutique, on peut en effet considérer, pour un hôpital donné, qu’ŕ court terme seuls les postes variables parmi ceux identifiés précédemment auront des variations prévisibles au niveau des dépenses. L'évaluation sur les postes fixes sera beaucoup plus difficilement mise en évidence. Réduire la durée de séjour pour un GHM n'a d'intéręt pour l'hôpital, compte tenu de la rigidité des coűts salariaux, que si le temps dégagé peut ętre consacré ŕ une autre activité (autrement, ni ses dépenses ni sa dotation globale ne changeront, puisque le nombre de points ISA du GHM ne dépend pas, dans un premier temps, de la durée de séjour de ce dernier...). Le PMSI, développé dans un premier temps aux seuls hôpitaux publics et PSHP, est étendu depuis le début de l'année 1997 ŕ tous les établissements d'hospitalisation privée. Dans l'attente de la mise ŕ disposition des données du secteur privé, on continue ŕ utiliser pour les données de ce secteur, les facturations et/ou les tarifs conventionnels.
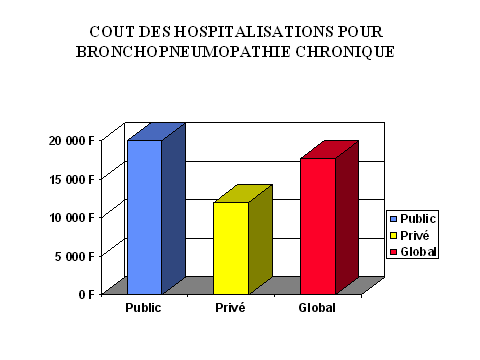
Ainsi, la valorisation des hospitalisation pour bronchopneumopathie chronique peut ętre totalement faussée par des approximations quant aux différentes structures des prises en charge. Par exemple, si on se contente de valoriser les seules prises en charge dans le secteur privé, chaque hospitalisation coűtera 12 000 F. Si au contraire on ne valorise que les prises en charge en hôpital, le coűt est de 20 000 F. La pris en compte du ratio de prise en charge entre les secteurs privés et publics (ici, il est de 28% dans le privé) permet d'évaluer ainsi le coűt moyen des hospitalisations pour BPCO de 17 760 F.
|
|
|||||||||||
Copyright © Medcost 2003-Tous droits réservés.