|
33,
rue Raffet |

|
Prise
en charge de l'asthme : 17
janvier 2000
De nombreux travaux ont été menés sur le coűt de la pathologie. Certains ont analysé uniquement les coűts directs, d’autres ont tenté également une approche des coűts indirects. Les coűts intangibles liés aux conséquences socio-psychologiques de la maladie pour le malade et sa famille, aux opportunités manquées par le malade et ŕ la détérioration de sa qualité de vie, ne sont pas négligeables mais trčs difficiles ŕ définir de façon quantitative. Les coűts directs correspondent aux dépenses de médicaments et d’analyses biologiques, au recours au praticien, ŕ l’hospitalisation, au recours aux auxiliaires médicaux. Les coűts indirects se situent sur 3 niveaux :
Le coűt financier lié au nombre de journées indemnisables a un sens pour l’employeur et les organismes d’assurance maladie. Le coűt lié aux absences non indemnisées a lui aussi une répercussion sur les ressources de l’employé. Si les méthodes des études sont différentes, les résultats convergent vers les chiffres suivants :
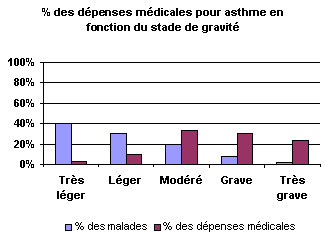
Les dépenses par patient varie de 1000 ŕ 30 000 francs selon le stade de gravité de la maladie. Les études montrent que le coűt est concentré sur les asthmes graves : au Canada en 1993, 30% des patients chez lesquels le degré de sévérité de la maladie était le plus élevé occasionnaient 87% des dépenses médicales liées ŕ l’asthme.
Source : The Cost of adult asthma in Canada. Princeton. NJ 1993. L’hospitalisation représente ainsi environ 28% du coűt de l’asthme. Or l’hospitalisation correspond ŕ une poussée de la maladie, non contrôlable au domicile ou en cabinet, qui signifie un asthme non stabilisé et donc un traitement inadéquat. Un meilleur contrôle de la maladie doit donc pouvoir permettre une diminution logique des hospitalisations et de l’absentéisme (soit une diminution ŕ la fois des coűts directs et indirects) ainsi bien sűr qu’une diminution des décčs et une amélioration de la qualité de vie des patients. Différentes études coűt-bénéfice ont été réalisées, ŕ partir de programmes de prise en charge modifiée : résultats de la prescription d’anti-inflammatoires inhalés, impact des programmes d’éducation des patients, etc. Une prise en charge optimale montre la diminution des coűts d’hospitalisation, des coűts indirects, et une variation du coűt ambulatoire (augmentation selon les cas des prescriptions, diminution ŕ moyen terme du recours au médecin). Dans tous les cas, le coűt global diminue, et cette diminution est d’autant plus importante en valeur absolue lorsqu’on considčre les asthmes graves. De plus, une prise en charge optimale peut engendrer une diminution de la " gravité " de certains asthmes, ce qui conduit ŕ terme ŕ une baisse globale des coűts. Evolution des coűts par catégorie de patients
Source : Estimation du potentiel de diminution des coűts de l'asthme (France) grâce ŕ un traitement optimisé (Boston Consulting Group 1992).
17 janvier 2000
|
|
||||||||||||||||||||||||||||||||||||||||||
| ss | 1 | ||||||||||||||||||||||||||||||||||||||||||
|
Copyright © Medcost 2003-Tous droits réservés. |
|||||||||||||||||||||||||||||||||||||||||||